読む介護飯(かいごはん)ラジオ
 ここで学べること
ここで学べること専門家が答える読む介護飯(かいごはん)ラジオ 第17回
災害時の食とケア 大切な人を守るためには?
※本記事はPodcast番組「介護飯ラジオ」第17回のWEBページ版です。
【介護飯ラジオとは】「専門家が答える介護飯(かいごはん)ラジオ」は、「高齢者の痩せ対策委員会」がお届けするPodcast番組です。食支援の専門家をゲストにお招きし、リスナーから寄せられた「食事」や「痩せ」に関するお悩みに回答、明日から使える実践的な解決策やヒントをお伝えします。「Podcastでの配信内容を文字で読みたい」「気になったエピソードを振り返りたい」という方のために、こちらのWEBページ版「読む介護飯ラジオ」をご用意しました。
■パーソナリティ紹介
岡崎佳子(ナースマガジン編集長)
父はレントゲンの設計士、母は看護師という両親のもとで育つも医療・看護の道には進まず。転職を繰り返すも、常に扱うテーマが栄養・食事という不思議な巡り合わせ。両親を在宅で看取るという体験を経てたどり着いたのは、看護情報誌「ナースマガジン」編集の仕事。取り扱う多様なテーマに四苦八苦しながら、気がつけば前期高齢者。滑舌が悪くならぬよう、口形体操が日々の日課。
■ゲスト紹介
長谷剛志(公立能登総合病院 歯科口腔外科 部長)
口腔外科の専門医として診療を行いながら、能登地方に暮らす高齢者の食支援や、それに伴う医師と歯科医師の連携強化に取り組む。2011年には「食力の会」を立ち上げ、施設ごとに異なっていた食形態を整理して「食形態マップ」を作成。高齢化が進む今だからこそ"口から食べること"を追求し、日々の実践に反映させている。
歯科口腔外科医が食支援を始めたきっかけは?
岡崎
今回は、初めてこの介護飯ラジオに歯医者さんが登場します。ドクター、看護師さん、管理栄養士さんときまして、歯科医師の長谷先生です。よろしくお願いいたします。
長谷
こちらこそ、よろしくお願いいたします。
岡崎
口腔外科は口の中の外科ということですが、主にどのような患者さんを診ていますか?
長谷
よく聞かれる質問ですね。「口腔外科って何をしているんですか」とか「歯医者さんと何が違うんですか」とも聞かれます。
資格は歯科医師免許なんですが、「口腔外科」という名前の通り、口腔は口の「口腔」です。よく飛行場の「航空」と間違えられて、「飛行場で働いているんですか」とも聞かれますが、口の中の外科をやっています。
私が一番メインにしているのは、口の中のがんです。特に多いのは、舌がんと言われるべろのがんですが、そのほかにも歯茎のがんや頬の粘膜のがんもあったり、いろんなところにがんはできます。
そういったがんの手術とか、あるいは交通事故などで顎の骨を骨折した方の手術もしますし、多いのは親知らずの抜歯ですね。それらが口腔外科の仕事になります。
岡崎
先生はそのような専門のお仕事のほか、どうして食支援にかかわるようになったのでしょう?
長谷
今から15年くらい前、ある舌がん末期の患者さんとの出会いがきっかけでした。
進行した舌がんで、もう手術もできず手の施しようがない状況で、食事がだんだん摂れなくなっていたんですね。口の中の舌、べろのがんですから。そんなときに、「胃ろう」と言って、おなかから穴を開けて栄養を送るという管理をさせていただいていたんですけれども、ある日その患者さんから病室に呼ばれたんです。
その患者さんは能登の漁師さんだったのですが、私に言いました。「今獲れるイカが本当においしいんだ。もうこの口で食べることはできないけど、もう一度食べてみたかったな」「イカの歯ごたえというのは、本当に最高なんだぞ」と。
そして、窓の外を見ながらおもむろに言われたひと言がいまだに忘れられないんです。「なあ先生、口から食べれんで死んでいくもんの気持ちって考えたことあんのか」。当時、まだ30代に入ったばかりで、それまで手術しかしてこなかった私に「手術をして治すのも大事だけど、口から食べられなくなって死んでいく人の辛さを考えられるような医者に将来なってほしい」そう言いました。それがきっかけで、食べることを学問的にも人間の生態的にも追求しようと思って、勉強し始めたのが31歳くらいのときですね。
岡崎
そうですか。口の中の手術をすると、食べられなくなることがありますよね。そういう方たちがまた食べられるようになったらいいなという先生の考えや気持ちがあったんですかね。
長谷
そうですね。口の機能はよく三大機能と言われますが、「食べること」「話すこと」「呼吸をすること」と言われています。
口の機能が低下すると、今言った食べること、話すこと、呼吸ができなくなります。そうなると、コミュニケーションも取れないですし、栄養の入口が閉ざされてしまうと体も衰弱しますので、本当に口というのは"命の入口"なのかなと思って日々診療させていただいています。
岡崎
そこから食支援が始まったんですね。
長谷
そうですね。
岡崎
能登のあたりは高齢化率も高いと聞いていますが、やはり先生が診ている方はお年寄りが多いのですか?
長谷
多いですね。能登は2024年に大きな地震に見舞われましたが、総務省の調査によると、それ以前から、"30年先の日本"と言われるくらい高齢化が進んでいる場所だったんですね。
おそらく半島という地形的問題もあるのか、半島の突端には海のほか何もないですから、人口がどんどん減っています。若い方は都会のほうと言いますか、石川県であれば金沢とか、あるいは東京などに出て行く一方で、高齢者が残ってしまう状況です。
そんな中で、年を取るとどうしても食べられなくなってきますので、病気だけではなく年齢による筋力の低下や歯の喪失などをいかに予防するのかも大事です。また、起こってしまった現状に対して、残った機能を最大限に生かしてどうしたらおいしく食べていただけるかを追求している日々ですね。
岡崎
そうすると歯科の技術や知識に加え、高齢者の体の特性や生活などにも配慮されながら、食支援をされているということですかね。
長谷
はい、そうですね。本当に口だけを見ていても仕方ないところがあります。「木を見て森を見ず」とも言いますが、口はあくまでも1つの末端局所の食べ物の入口で、噛むこと・飲み込むことに関してはすごく大切な場所ではありますが、人は口だけで食べているわけではありません。頭で「食べたい」という思考的な問題、あるいは意欲の問題、目で見たときに感じるおいしさ、そういったものも重要になります。
まずは、その人の認知的な問題や背景にある病気の知識も必要です。例えば、脳卒中とかパーキンソン病などの脳神経系の病気になると、食べる力は落ちてしまうんですね。
あと、飲んでいる薬の副作用によっても食欲が落ちることがあります。噛む力や飲み込む力が落ちる副作用の薬がたくさんありますので、そういったところも整理をして、口の診療にあたることを心がけています。
岡崎
なるほど。今地震の話が出ましたけれども、3月というと東日本大震災を思い出します。そして2024年1月1日の能登半島地震は関東でも揺れて驚きましたが、能登があそこまで大変な状況だとは思っていませんでした。 この番組では、いつもはリスナーの皆さんからいただいたご相談のお手紙を紹介しているのですが、今回はお休みにして、先生ご自身や先生のいた病院などの災害時の様子、そこでの食べ物や栄養状態の問題、避難所での問題など、現場を実際に見てこられた先生のお話を伺わせていただければと思います。
長谷先生が能登半島地震で体験したこと
長谷
2024年1月1日16時10分の出来事でした。
私は七尾市に自宅がありまして、家族5人でおせちを囲んでいたところ、最大震度7、マグニチュード7.6というとんでもない揺れが、スマホに鳴り響くけたたましいアラート音とともに突如として襲ってきました。その13秒間に震度7が2回来たと言われているんです。
そのような連続した長い揺れの中で、私の自宅も天井が割れて壁も落ちて、準半壊という状態になってしまいました。家族の無事を確認したのも束の間、私たち医療職には、負傷者の手当に行く義務があるため出かけようとしました。病院にはどんどん負傷者が運ばれてきますので、「トリアージ」といって負傷者の緊急度や重症度に応じて適切な手当てをする必要があるんですね。
ところが本当に生々しい話をしますと、出かけようとしたとき、ちょうど正月に帰ってきて一緒に過ごしていた娘に「お父さん、どこ行くの」と聞かれて「ちょっと病院に行かなきゃ」と言うと、娘から「家族と病院とどっちが大事なの」っていう究極の質問を返されまして。実際に余震もずっと立て続けに来ていましたし、「もしかして、今ここで家を出たら、このあと家族とは生きた状態で会えなくなるかもしれない」という気持ちが出てきて非常に迷うところがありました。家族のことを気遣ってなるべく落ち着かせるように話しかけながら、30分か1時間くらいしてから病院の方へ向かい、負傷者の救済にあたりました。
すると、やはり皆さんパニックになっていまして。正月って一番気の抜けた時期と言いますか、時間帯も夕暮れ時で、おそらくご家族と初詣の帰りだったり、お正月の夜ご飯の支度でワイワイしているときだったり。そういったところに襲いかかった大きな地震によって病院もパニック状態で、大きな津波が来るというので、もう町中が車の立往生で、人も右往左往しているような状況でした。そのような中、2週間で560人の患者さんを手当てしました。なかには病院に搬送されたときにはすでに亡くなられている方も何人かいましたし、患者さんの負傷の程度にもよりますが、手分けして応援要請できる病院にも回しながら手当てにあたりました。
そんな中で、避難所にも大勢の方が、住めなくなった家から逃げるように集まってきました。幸い雪は降っていなかったのですが、北陸の正月はものすごく寒いです。凍てつく寒さの中では、暖を取ることと栄養を摂ることが非常に大事ですが、いかんせん食べるものがすぐにはありません。非常用の備蓄も数時間であっという間になくなってしまいました。それくらい大勢の方が押し寄せたので、そういうときに体力の低下とストレス、栄養不足によって、誤嚥性の肺炎や持病のある方は病気の悪化も懸念されました。
そこから今回のお話につながるのですが、食べることとお口のケアを一緒に行うことが大事になってくるのです。お口の中が汚いと肺炎の原因になりますので、綺麗なお口でよりおいしく、なるべく温かいものをなんとかして食べて、栄養を摂ってもらえるように、そこから数か月間奔走することになります。
岡崎
大変でしたよね。今お話を伺っただけでも本当に胸が痛いです。避難されている方のことに加えて、先生ご自身もご家族との葛藤があったというのも切ないなと思いました。当時、要介護の方を自宅でみている方などは、うまく避難できたのでしょうか?
長谷
そうですね。「逃げてください」と言っても逃げられない状況の方がたくさんいらっしゃいました。その辺は、災害大国であるこの日本では準備もかなり整っておりまして、すぐに自衛隊や日赤(日本赤十字社)、DMAT※という災害医療班の方が入ってきてくださいました。そして自衛隊のヘリや警察消防の車両によって、なるべく要介護の方は専用の避難所に集めようということで、翌日ぐらいからそういった避難所が設置されました。
※DMAT:Disaster Medical Assistance Team,災害派遣医療チーム
あと、今回ちょっと能登半島地震が特殊だったのは、能登の方は地形的に道が1本しかないものですから、そこが駄目になると完全に車両が入ってこられないんです。そこで、なるべく金沢のほうへ移そうということで1.5次避難所というものが作られまして、そこに要介護の方などを集約して対応にあたったところが特徴的でしたね。
岡崎
地形は地政学とも言われますよね。歯医者さんにもDMATみたいな組織はあるんですか?
長谷
歯科の場合は、JDAT※というものが2年前の熊本地震後に結成され、それ以降大きな地震はなかったので、能登半島地震で初めて災害歯科、歯医者さんの医療チームが活動したことになります。
※JDAT(ジェイダット):Japan Dental Alliance Team,日本災害歯科支援チーム
岡崎
先生もその一員として?
長谷
そうですね。
岡崎
先生が避難所で皆さんのケアをされて、一番大変だと思われたのはどんなことでしたか?
長谷
そうですね。私たちは歯科医師として、普段から「歯を磨きましょう」とか「お口のケアが大事です」とか、先ほどお話ししたように「誤嚥性肺炎の予防にもなります」などと患者さんにお伝えしているんですが、突然そういう大きな地震がやってきますと、皆さんそれどころじゃありません。
地震後の非日常の生活の中では、歯磨きの優先順位が下がってしまうというか、それよりも食べることや命をつなぐという方向に向いていました。それで実際1~2週間経っても歯磨きをしていない方もたくさんいたのですが、誤嚥性肺炎になったり、持病の悪化につながったりした方もいて、口腔ケアの大切さをうまく伝えるのに苦労しました。
岡崎
確か断水がとても長期に渡っていて、聞くところによると「歯磨きは禁止」みたいな張り紙が出たとか。そんな中での口腔ケアは、実際にどのようにやっていかれたんですか?
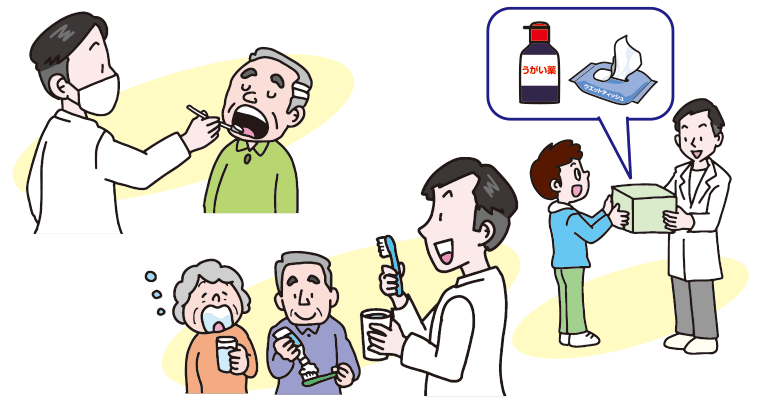
長谷
当時、3か月間に及ぶ断水生活を強いられました。私たちが普段歯磨きしているシーンをイメージすると、水がなければブラシもうがいもできませんよね。限られた配給水を節水する中で、水を飲むことは水分補給のためと認識されていても、水を捨てなきゃいけない歯磨きに水を使うのはもったいないという意識が働いたのか、皆さんなかなかしてくれなかったんです。
時期的にもインフルエンザとコロナが蔓延してきて、手洗い場で歯磨きをしてうがいをすると、そこから感染のリスクが高まるので、「歯磨きをしないでください」というビラが貼られたんです。
被災者の方がそれを見て、歯を磨くこと自体がインフルエンザやコロナを蔓延させてしまうのではないかと勘違いしたところもあって、それが一気に口伝えで広まってしまい、能登の一部地域でとんでもないことになりまして。「そうじゃないですよ」としっかり歯磨きブースを作って、歯磨きやうがいをするよう指示させていただきました。
あと、水を使わなくても使える、口腔ケア用のウェットシートみたいなものがあるんです。そういうものを配布したほか、地震でストレスがかかって口が乾く方が多かったので、口を潤す保湿剤や、うがい薬なども配布しました。
ポイント1
口は命の入口
災害時も誤嚥性肺炎・感染症を防ぐ口腔ケアを!
災害時に備えてストックしておくべき食品は?
岡崎
先生が先ほどからおっしゃっているように、口の機能が衰えてしまうと病気や誤嚥性肺炎などを引き起こし、栄養が足りない、栄養バランスが乱れるといったこともありますよね。そういった問題に対して、先生は食支援をする立場からどのように力を入れていかれましたか?
長谷
口はきれいにするだけで終わりではなく、そこから食べることにつなげないといけません。当時は、断水と立て続けに起こる余震により、極度のストレス状態でした。極端なストレスがかかると、人間は栄養素の中でもビタミンB群を急激に消費するんです。
支援物資として入ってくるカップラーメンや菓子パンが毎日続くと、なかなかビタミン が摂れません。そうなると、ビタミンやミネラルを含んだものなど補助栄養食が必要になります。口当たりが良くビタミンやミネラルなどの栄養素を含んだものとして、例えばニュートリーのブイ・クレスCP10ゼリーや、亜鉛が配合されているプロッカZnというゼリーなどを配布して、支援物資にプラスして補助栄養という形で摂取していただいた事例もあります。
岡崎
それでなんとかバランスをとっていた感じですかね。
長谷
そうですね。健康な人は、平時は普段の食事だけでいいかと思うんですけど、災害時には急激なストレスによって栄養素の消費が落ち込んでしまいますので、そこはプラスアルファの対策を意識しないと、免疫力の低下や関連死につながってしまうことが危惧されましたね。
岡崎
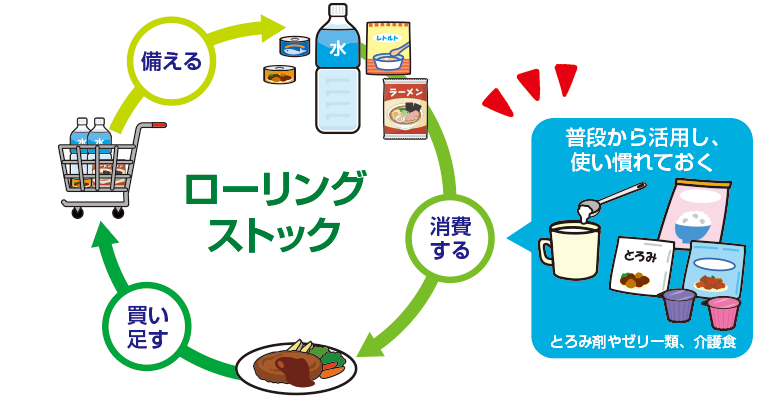
災害に備えるために「水は一人あたり何リットル必要です」「いざというときに食べられるものを用意しておきましょう」なんてよく言いますけど、ローリングストックというように、いざというときの備蓄の水や食べ物を少しずつ消費期限が切れないように使って、また補充するようにするのがいいと聞きます。災害時になんとか持ち出せたものを初めて食べて、口に合わないようなこともあるんでしょうか?
長谷
そうですね。普段、非常食を口にすることはなかなかないと思うんです。食事は習慣なので慣れが大事です。災害が起きてから初めて口にするのではなく、普段からそういうものに慣れておくことが大事かなと思いますね。
災害に備えるということは、先ほども出たローリングストックといって、常に一定量の加工食品や水を備蓄しておいて、消費期限を見ながら日常の生活で活用していくと良いと思います。
岡崎
自分のことを振り返ると、非常食を食べたことがなかったので、この間1回食べてみたら、おいしいと感じたんです。こういうものを備蓄しておかなきゃいけないんだなと思いました。
長谷
例えば、東日本大震災や能登半島地震のあった日などに、ただテレビや雑誌を見て終わりじゃなく、今後に備えるといった意味で震災を思い返してほしいです。本当に明日は我が身と思って、それぐらい気持ちを引き締めて、そういったときにストックしてある備蓄品を少し口にしてみると良いと思います。
また、先ほど言ったように栄養素をいつもより多く摂らなければいけない状況になりますので、ビタミンやミネラルを含んだゼリーや飲料系のものも試してみて、非常時に備えるという考えも大事かなと思います。
岡崎
例えば、要介護の方がだんだん高齢になって口の機能が衰えてきて、普通のご飯はちょっと食べにくいけれど、とろみをつけたら食べられるという方もいると思います。そういうことにも配慮してストックをしていくことは大事でしょうか?
長谷
そうですね。とろみ剤というものがあります。水分は飲み込む力が衰えていたり、「ごっくん」するタイミングがずれたりするとむせて、誤嚥しやすいです。とろみをつけるにはニュートリーのソフティアSというとろみ調整用食品もありますので、ローリングストックのひとつとして、誤嚥予防のためにとろみ剤を常備しておくことも大事かなと思います。
今回も実際に水分の配給はあっても、とろみ剤まではなかったので、各施設や病院、医療チームなどが配布して回ったところがありました。そういった備えも大事になってきます。
岡崎
噛んだり飲み込んだりするのが難しい方には、実際にどのように対応されていたんですか?
長谷
普通に食べられる方は、非常食品として配られるカップ麺やパン、おにぎり、炊き出しの料理などを食べてしのぐことができたでしょう。しかし、咀嚼、噛むことが困難だったり、嚥下障害があって飲み込みが困難だったりする方は、どうしてもそういう食事だけでは十分な栄養が摂れません。
施策としては、金沢の体育館に作られた1.5次避難所に集約して、そこで食事対応を行ったのですが、リハビリのチームも全国からたくさん応援に入ってくださって、避難所に炊事場を1つ作って、そこで介護食の調整をしました。とろみをつけたり、細かく切ったり、その人その人の機能に応じて、食事の形態を工夫・調整したんです。
まさかこんなところで役に立つとは思っていなかったんですけれども、私は「食力の会」というものを2011年に発足して、地域の高齢者の食べることに関する活動をずっと続けてきていました。「食形態マップ」といって、能登の病院の入院患者さんや施設の利用者さんへ提供している食事の形態を、病院・施設ごとにまとめた一覧表を作ってあったんです。これが非常に役立ちまして、その内容を見ながら、こういった方にはこういう食事を提供すればいいということで、マニュアルのように参考として使っていただきました。
岡崎
食形態の調整というのは、食事を小さく食べやすくするとか、やわらかくするとか、潰すとか、ポタージュみたいな感じにするとか、そういうことですよね。
長谷
はい。細かく切ればいいというわけではなく、その人の口の動き、飲み込みの機能に合わせる必要があるんですね。ただ、全部1.5次避難所でできたというわけではありません。
備蓄品を考えるのであれば、介護食でなくてもドラッグストアなどに置いてある赤ちゃん用の離乳食にも、同じような形状のものがありますから、そういったものをストックしておくのもいいかなと、今回の経験を通して思いました。
岡崎
なるほど。非常時に調理ができない中ですぐに使えるものとしては、介護食よりも離乳食の方がイメージしやすいかもしれないですね。湯煎だけですぐ使えるものもありますので。
ポイント2
災害時を想定して、普段から非常食を食べてみよう!
不足しがちな栄養素が含まれた栄養補助食品や、誤嚥予防としてとろみ剤なども備えておくと安心
岡崎
長谷先生、貴重なお話をありがとうございました。リスナーの皆さん、災害への心構え、非常持ち出しの準備などに活かしてくださいね。
次回は、歯科医師から見た、高齢者の食べる機能についてお話しいただく予定です。長谷先生、引き続きよろしくお願いいたします。
今回のまとめ
災害時は口腔ケアと食支援が命を守る!
栄養補助食品や食べる力に合った食品を備蓄しよう

Spotify、Apple Podcast、Amazon Music、YouTubeで毎月10日、20日、30日に音声番組として配信中。音声で楽しみたい方はぜひお聴きください。
「専門家が答える介護飯ラジオ」はこちら
